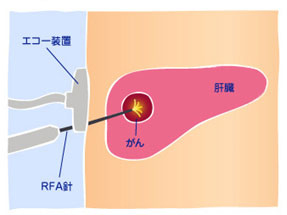
Радиочастотная абляция – метод лечения, применяющийся для уничтожения рака печени. Под контролем УЗИ в опухоль вводится игла-электрод диаметром 1.5 мм, под действием радиочастотных волн кончик иглы раскаляется до 70~80°С, вызывая термическую коагуляцию опухоли с последующим коагуляционным некрозом.

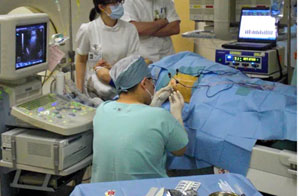
Метод был разработан в 1995г на западе. В клинической практике Японии широко применяется с 1999г., радиочастотная абляция была одобрена в качестве метода страховой медицины, и заняла своё место в ряду основных методов лечения злокачественных опухолей печени.
Как правило, применяется чрескожная радиоабляция – электрод вводится в печень через кожу под контролем операционного УЗИ. Однако в некоторых больницах лечение проводится с помощью введённой в брюшину либо грудь камеры (лапароскопическое, торакоскопическое наблюдение), в редких случаях для прямого наблюдения за вводом электрода применяется лапаротомия (вскрытие брюшины).
С 1999 по 2010г. в гастроэнтерологическом отделении больницы Токийского университета метод чрезкожной радиочастотной абляции был применён в отношении более 7 000 пациентов. В том числе чрезкожная радиоабляция применялась в качестве первого лечения в отношении 1 170 больных гепатоцеллюлярной карциномой. В результате 5-летняя выживаемость в группе, получившей ЧРА-лечение составила 60%, что совпадает с результатами хирургического лечения (операция по резекции печени).
Процент послетерапевтического местного рецидива (после прижигания часть опухоли осталась и вызвала рецидив в месте прижигания) для каждой отдельно взятой опухоли по результатам 5-летнего наблюдения составляет всего 3.2%, что свидетельствует о достоверном некрозе опухоли в результате радиочастотной абляции и высокоэффективном местном излечении.
Однако вероятность рецидива рака в другом участке печени в течение 5-и лет после лечения составляет 75%. Столь же высокий процент появления других очагов наблюдается и после хирургического лечения.
Методов профилактики рецидивов опухоли в других участках печени в настоящее время не существует, поэтому и после лечения необходимо тщательное наблюдение за больным.
Лечение осуществляется посредством катетера, используемого для ангиографий, под контролем КТ:
Основной метод лечения при множественных злокачественных поражениях печени. Артерию, через которую к раковой опухоли поступают питательные вещества, искусственно закупоривают, подвергая рак «голодной блокаде».
При TACE кончик катетера, применяемого для ангиографии, подводят к печёночной артерии, и вкачивают цитотоксичный химиопрепарат, смешанный с легко усвояемым гепатоцеллюлярным раком контрастным веществом, после чего посредством специального эмболизирующего вещества артерию закупоривают. В результате эмболизации печёночной артерии приток крови к раку уменьшается, а химиопрепарат подавляет рост раковых клеток.
Как и TACE, суть лечения в «голодной блокаде» раковой опухоли посредством искусственного блокирования кровеносных сосудов, питающих опухоль. Однако при TAE через катетер вводится только эмболизирующее вещество.
Метод лечения, при котором через катетер вводится только химиопрепарат.
Больница является одной из лучших в мире в лечении заболеваний печени, и лучшей в мире по количеству проводимых операций методом радиочастотной абляции рака печени.
Токийский медицинский центр Японского Красного Креста был создан в 1886 году в качестве медучреждения Благотворительного Общества Японии. Кроме отделения трансплантации, в 12-этажном здании больницы располагаются отделения терапии (сахарного диабета, эндокринологии, гематологии, инфекционных болезней, аллергологии и ревматологии, нефрологии, пульмонологии, гастроэнтерологии, кардиологии, паллиативной помощи), психиатрии, хирургии (торакальной, гастроэзофогальной, гепатобилиарной, колопроктологической, сосудистой), ортопедической хирургии (костей и суставов, позвоночника), нейрохирургии, дерматологии, урологии, офтальмологии, оториноларингологии, акушерства, гинекологии, неонатологии, педиатрии, детского здоровья и детской хирургии, анестезиологии, интенсивной терапии, химиотерапевтическое, эндоскопическое, радиологическое, реабилитации, стоматологии.
